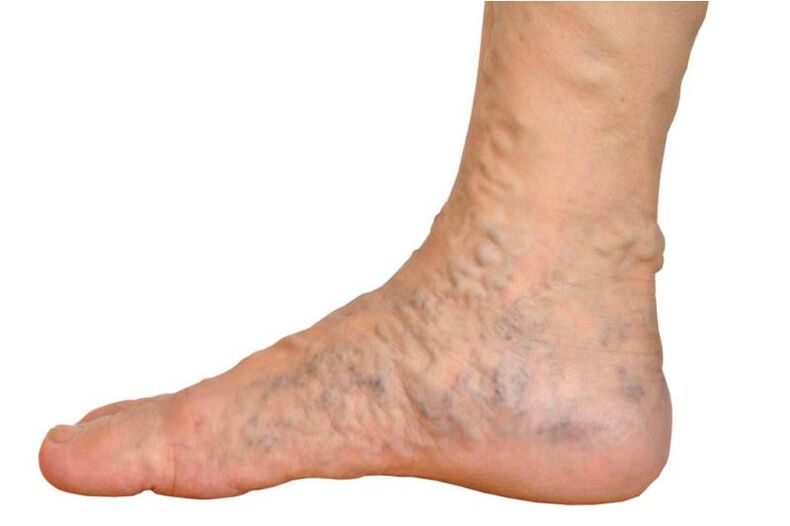
Spataderen of spataderen zijn een flebologische aandoening die leidt tot structurele en functionele veranderingen in de aderen.
Spataderen kunnen door het hele lichaam voorkomen en zelfs de inwendige organen aantasten, maar meestal worden de onderste ledematen getroffen door spataderen. Spataderen in de benen zijn de meest voorkomende vaatziekte.
De ziekte ontwikkelt zich geleidelijk, wat leidt tot steeds ernstiger verstoringen van de veneuze bloedstroom en bloeddruk in de onderste ledematen. Voor een succesvolle behandeling van spataderen is het noodzakelijk om contact op te nemen met een fleboloog bij de eerste verdachte symptomen van aderverwijding en schade aan hun wanden.
Het is belangrijk om te onthouden dat spataderen van de onderste ledematen in de eerste ontwikkelingsfase vrijwel asymptomatisch zijn.
Het mechanisme van de ontwikkeling van spataderen
Om de oorzaken van spataderen te begrijpen, is het noodzakelijk om het werk van het veneuze systeem van de onderste ledematen en de redenen voor de uitzetting van de bloedvaten te begrijpen. Het systeem bestaat uit drie soorten vaten: diep, oppervlakkig en communicerend. De diepe liggen dienovereenkomstig diep, de oppervlakkige liggen onder de huid en de communicatieve verbinden ze. De taak van de communicerende aderen is het handhaven van een drukevenwicht tussen diep en oppervlakkig. Wat de functionaliteit van de aderen betreft: de diepe aderen voeren bloed uit de weefsels af, en de oppervlakkige aderen voeren bloed af uit de huid en het onderhuidse weefsel. In een normale toestand beweegt het bloed via de communicerende aderen alleen in de richting van de oppervlakkige aderen naar de diepe, en dankzij de evenwichtige bloedstroom is er geen verwijding van de aderen of een toename van de druk daarin.
Bloed beweegt van onder naar boven door de aderen - van de perifere gebieden naar het hart, waar het wordt verrijkt met zuurstof. Omdat de veneuze wand slecht ontwikkeld is en de aderen het bloed niet zelfstandig kunnen optillen, is er een bepaalde kracht en druk nodig om de zwaartekracht te overwinnen en het bloed naar het hart te tillen. Vanwege het feit dat de spierlaag van de vaatwanden te zwak is om het bloed omhoog te duwen, omvat het tilproces:
- Residuele bloeddruk (druk die overblijft nadat bloed uit het hart is getransporteerd. Kleine bijdrage in vergelijking met andere factoren);
- De samentrekkingskracht van de spieren en pezen waartussen de aderen liggen (tijdens het lopen drukken de samentrekkende spieren de aderen samen en duwen hun inhoud naar boven);
- Kleppen van de aderen (dankzij hen gaat het bloed dat omhoog is gestegen als gevolg van restdruk en spierarbeid niet naar beneden).
In veel opzichten is het de effectieve werking van de kleppen die zorgt voor een gezonde doorbloeding, een normale bloeddruk en de afwezigheid van spataderen in de benen.
De kleppen in de aderen zijn zo geplaatst dat ze het bloed goed naar het hart laten stromen en terugstromen voorkomen. De beweging langs de aderen in de tegenovergestelde richting (weg van het hart) wordt reflux genoemd en zorgt ervoor dat de aderen zich verwijden en spataderen ontwikkelen.
De ontwikkeling van de ziekte vindt als volgt plaats. Door reflux en toenemende druk beginnen de aderen te vervormen. Dit is de eerste stap richting spataderen. Verhoogde druk leidt tot het uitrekken van de aderen en het dunner worden van hun wanden. De aderen beginnen te draaien, hun kronkeligheid en nodulariteit nemen toe, de wanden raken beschadigd en de uitzetting vordert. Als reactie op deze veranderingen beginnen de zenuwcellen van de vaatwanden alarmerende signalen uit te zenden over onvoldoende veneuze tonus. Het vasomotorische centrum in de hersenen, dat een dergelijk signaal ontvangt, begint de veneuze tonus te verhogen, wat de spataderen verder verergert.
Oorzaken en risicofactoren van spataderen
Er zijn een aantal factoren die bijdragen aan de verwijding van aderen en de ontwikkeling van spataderen.
- Erfelijkheid. Congenitale zwakte van de aderwanden is een belangrijke reden voor hun uitzetting. Iemand wiens directe familie last heeft van spataderen aan de onderste ledematen, zal veel vaker met de ziekte te maken krijgen dan iemand uit een gezin zonder.
- Overgewicht. Zwaarlijvige mensen en mensen met duidelijke obesitas hebben veel meer kans op spataderen.
- Zwangerschap. Compressie van de retroperitoneale aderen door de baarmoeder leidt bij een groot aantal zwangere vrouwen tot tijdelijke spataderen van de onderste ledematen.
- Levensstijl, voeding, professioneel gebied. Een zittende of staande levensstijl veroorzaakt spataderen als gevolg van verhoogde druk in de aderen van de benen. Het is bekend dat mensen met bepaalde beroepen vaak last hebben van veneuze laesies in de benen en de onderste ledematen in het algemeen. Kappers, verkopers, winkeladviseurs, productiemedewerkers - deze en vele andere professionals lopen risico op de ziekte en zoeken vaker dan anderen een behandeling voor spataderen. Een tekort aan rauwe groenten en fruit in het dieet van de patiënt draagt bij aan de ontwikkeling van flebologische aandoeningen van de aderen. Het dragen van strakke kleding heeft ook een negatief effect. Strakheid verhindert de vrije bloedstroom en draagt zo bij aan de ontwikkeling van veneuze aandoeningen, waaronder letsel aan de vaatwand en spataderen van de onderste ledematen.
- Leeftijd. Het risico op het ontwikkelen van spataderen in de benen neemt aanzienlijk toe met de leeftijd. Ouderen lopen risico op de ziekte.
- Hormonale onevenwichtigheden behoren ook tot de factoren die bijdragen aan de ontwikkeling van spataderen. Patiënten die hormonale medicijnen gebruiken, moeten bijzonder alert zijn op de symptomen van spataderen.
Classificatie van spataderen
Over de hele wereld worden verschillende classificaties van spataderen gebruikt. De keuze voor een specifieke classificatie hangt af van het aspect waarin de ziekte en de daardoor veroorzaakte aandoeningen worden bestudeerd.
Als we het hebben over de ontwikkelingsstadia van spataderen, wordt een stapsgewijze classificatie gebruikt:
- Compensatiefase;
- Subcompensatiefase;
- Fase van decompensatie.
De compensatiefase is vrijwel asymptomatisch. Er worden veneuze veranderingen waargenomen, terwijl de patiënt niet klaagt over typische aandoeningen met spataderen.
De subcompensatiefase komt tot uiting in merkbare veranderingen in de aderen en klachten van de patiënt. Patiënten merken al zwelling van de benen, voeten, enkels, een gevoel van "spelden en naalden", het optreden en de verdere toename van aanvallen (voornamelijk 's nachts). Bij onderzoek zijn spataderen duidelijk.
Fase van decompensatie. Dermatologische problemen worden toegevoegd aan de tekenen van subcompensatie. Patiënten maken zich zorgen over dermatitis en eczeem. De huid van de benen verandert merkbaar. Het krijgt een ongezond uiterlijk, wordt droog en tegelijkertijd glanzend. De huid kan niet worden gevouwen, omdat deze te strak grenst aan het onderhuidse weefsel. Er is jeuk aan de huid en nerveuze tintelingen in het gebied van de benen. Soms wordt hyperpigmentatie toegevoegd aan de symptomen van spataderen.
Als we het hebben over de classificatie van spataderen volgens pathologische processen, dan komen de volgende categorieën van de ziekte voor:
- Focale veneuze aandoeningen, zonder reflux;
- Focale veneuze aandoeningen met reflux in de oppervlakkige en communicerende aderen;
- Massieve veneuze aandoeningen met reflux in de oppervlakkige en communicerende aderen;
- Massieve veneuze aandoeningen met reflux in de diepe aderen;
Door deze classificatie te gebruiken, kunnen we een nauwkeurige beschrijving van spataderen geven. Hierdoor wordt precies duidelijk hoe spataderen ontstaan: ze kunnen bijvoorbeeld kleine delen van de aderen aantasten en alleen de veneuze bloedstroom in de oppervlakkige aderen beïnvloeden, of ze kunnen overal voorkomen en reflux in de diepe aderen veroorzaken.
Afzonderlijk is het vermeldenswaard de internationale classificatie van spataderen, erkend en gebruikt door flebologen in alle landen. Deze classificatie bestaat uit zes klassen en beschrijft spataderen zowel per stadium als per pathologische processen.
Nulklasse (klasse 0). De ziekte treedt op zonder zichtbare symptomen. De reden voor een bezoek aan een arts is vaak een gevoel van zwaarte in de benen, dat optreedt als gevolg van het optreden van vaatverwijding. Behandeling van spataderen die in de nulfase begint, is het meest effectief.
Eerste klas (klas 1). Nachtkrampen worden toegevoegd aan de zwaarte. Capillaire netwerken en spataderen verschijnen op de huid in het gebied van de benen en/of dijen.
Tweede klas (klas 2). Verwijde aderen, zichtbaar voor het blote oog, worden toegevoegd aan de eerste klas symptomen. In de regel wordt het diagnosticeren van spataderen in dit stadium eenvoudiger en toegankelijker. Een ervaren arts zal op basis van een visueel onderzoek een voorlopige conclusie kunnen trekken over de mate van vasculaire dilatatie.
Derde leerjaar (graad 3). Toegevoegd aan de zwaarte en het gevoel van volheid zijn zichtbare zwellingen in het gebied van de benen, enkels en voeten, die uiteindelijk zelfs na rust niet meer verdwijnen. De vasodilatatie vordert.
Vierde leerjaar (klas 4). Dermatologische huidproblemen beginnen. Er ontstaan dermatitis en hyperpigmentatie.
Vijfde leerjaar (klas 5). Tegen de achtergrond van dermatologische pathologieën veroorzaakt door vasodilatatie begint de vorming van pre-zweren.
Zesde leerjaar (klas 6). De extensie wordt opgeslagen. Pre-zweren veranderen in trofische zweren, die moeilijk te behandelen zijn.
Symptomen van spataderen
De classificatie van spataderen onthult grotendeels de symptomen van de ziekte.
Laten we nogmaals de symptomen van spataderen bekijken:
- zwaar gevoel (vooral in de voeten en benen);
- Een gevoel van volheid in het getroffen gebied (als gevolg van vasodilatatie);
- Snelle en langdurige beenvermoeidheid;
- Spataderen en gaas op de huid.
Elke nieuwe fase van spataderen treedt op met een verslechtering van de gezondheid en de ontwikkeling van nieuwe symptomen. Het is vermeldenswaard dat bij spataderen de eerste visuele symptomen meestal in het bovenste derde deel van de benen verschijnen.
Wat betreft de symptomen volgens de ontwikkelingsstadia van spataderen. Zoals hierboven vermeld kan de compensatiefase plaatsvinden zonder ernstige kwalen en klachten. Tegelijkertijd zetten de aderen erop zo sterk uit dat ze bij onderzoek zichtbaar worden. Vergrote aderen zijn nog zacht, palpatie is niet pijnlijk. De huid in het gebied van vergrote bloedvaten is onveranderd, er is geen uitdroging of strakke hechting van de huid aan het onderhuidse weefsel.
De symptomen van de subcompensatiefase zijn duidelijker, brengen veel meer ongemak voor patiënten met zich mee en worden de reden voor het eerste bezoek aan een fleboloog. Patiënten klagen over zwelling van de benen en enkels, die optreedt bij langdurig staan en snel genoeg verdwijnt als de positie naar horizontaal wordt veranderd. Aan de zwelling van de benen wordt periodiek pasta toegevoegd - een milde zwelling van de huid in het gebied van spataderen.
Symptomen van spataderen in de decompensatiefase zijn het ernstigst. Er is pijn en constante zwaarte in de benen. De huid lijdt ernstig: ze wordt droog, ruw en erg dun. Het kan niet worden gevouwen vanwege de nauwe hechting aan het onderhuidse weefsel. Het versmelt feitelijk met de weefsels die zijn aangetast door spataderen. Pigmentatie verschijnt in het getroffen gebied. Patiënten maken zich zorgen over jeuk en krampen van de huid, die 's avonds en 's nachts verergeren. Stagnatie van bloed veroorzaakt flauwvallen en duizeligheid. Het resultaat van al deze symptomen is de ontwikkeling van eczeem en de vorming van trofische zweren op de huid.
Diagnose van spataderen
In de regel is het diagnosticeren van spataderen niet moeilijk. Een ervaren fleboloog kan bij het eerste onderzoek een voorlopige diagnose stellen. Om het stadium van de ziekte, de prevalentie van veneuze laesies en het bestuderen van de bloedstroom te verduidelijken, wordt hardwarediagnostiek voorgeschreven. Dit kunnen echografie Doppler Doppler, duplex angioscanning, dynamische flebotonometrie, lymfangiografie en vele andere technieken zijn.
Op basis van de verkregen gegevens wordt een definitieve diagnose gesteld en een behandeling voorgeschreven.
Behandeling van spataderen
Behandelingsmethoden voor spataderen zijn afhankelijk van het stadium van de ziekte waarin medische hulp werd gezocht. Alle middelen om spataderen te bestrijden kunnen in drie groepen worden gecombineerd:
- Conservatieve therapie;
- Sclerotherapie;
- Chirurgie (verwijdering van spataderen).
Het gebruik van een of andere groep methoden wordt bepaald door de klinische manifestaties van de ziekte en de indicaties van het lichaam.
Conservatieve therapie is de meest zachte. Het kan reeds veranderde spataderen niet in een gezonde toestand terugbrengen, maar is onmisbaar ter voorbereiding op chirurgische ingrepen of wanneer het onmogelijk is om chirurgie en sclerotherapie toe te passen.
Conservatieve behandeling van spataderen van de onderste ledematen is in veel opzichten vergelijkbaar met preventie. Het bestaat uit algemene aanbevelingen voor het veranderen van levensstijl, het verminderen van belasting van het lichaam, het dragen van medische compressiekousen en het gebruik van elastische bandages. In tegenstelling tot preventie omvat conservatieve therapie voor spataderen het gebruik van speciale flebotonische medicijnen die een versterkend effect hebben op de veneuze wand.
Sclerotherapie voor spataderen op de benen (compressiesclerotherapie van aderen) is een effectieve invasieve methode voor het verwijderen van spataderen. Een schuimend preparaat wordt in de ader geïnjecteerd, waardoor de veneuze wand wordt vernietigd en verder wordt gelijmd. Onmiddellijk na de injectie wordt de ader samengedrukt met een steunkous die nauw aansluit op het been - voor maximaal nauw contact met de wanden - en in een vaste positie gelaten. Het is noodzakelijk om shapewear gedurende één tot anderhalve maand te dragen totdat er dichte verklevingen in de ader ontstaan.
Sclerotherapie van aderen verliest merkbaar de effectiviteit in de aanwezigheid van reflux van diepe bloedvaten naar oppervlakkige bloedvaten. Reflux kan een contra-indicatie zijn voor de procedure.
Chirurgie voor spataderen is een effectieve, belangrijkste methode voor de behandeling van veneuze pathologieën. Het verwijderen van spataderen wordt uitgevoerd met behulp van verschillende hulpmiddelen en technieken: lasercoagulatie, fotocoagulatie. De meest serieuze ingreep is flebectomie, waarbij spataderen eenvoudigweg worden verwijderd.
Bij septische tromboflebitis wordt een crossectomie over de gehele lengte van de ader uitgevoerd. Het heeft een laag cosmetisch effect en is zeer traumatisch, maar in sommige gevallen is het onvervangbaar. Tijdens de operatie wordt de grote vena vena afgebonden op de samenvloeiing met de femorale ader en worden de secties die zich onder de ligatieplaats bevinden verwijderd. De ader wordt verwijderd via een grote incisie in de dij. De operatie laat een lang litteken achter.
Een effectieve chirurgische techniek voor de behandeling van spataderen is miniflebectomie. In tegenstelling tot crossectomie wordt de verwijdering niet uitgevoerd via een grote incisie, maar via een mini-incisie of punctie. Hierdoor wordt een hoog cosmetisch effect bereikt: twee tot drie weken na verwijdering verdwijnen de blauwe plekken en zijn er vrijwel geen sporen van de operatie meer over.
Preventie van spataderen
Preventie van spataderen omvat het beperken en beheersen van de statische belasting van het lichaam, het uitvoeren van fysieke basisoefeningen wanneer u gedwongen wordt te staan of zitten. Passie voor sporten die de veneuze gezondheid helpen behouden, wordt aangemoedigd. Zwemmen is bijvoorbeeld effectief bij het voorkomen van spataderen.
Het wordt aanbevolen om compressiekleding te dragen. Zware fysieke werkers, zwangere vrouwen en mensen met overgewicht lopen het risico spataderen van de onderste ledematen te ontwikkelen en moeten voortdurend compressieapparatuur gebruiken.
Als u vatbaar bent voor het ontwikkelen van spataderen, moet u zich ook aan een dieet houden. Een fleboloog kan een dieet voorstellen.






















